Alejandro Silva Garretón - Spécialiste en urologie, andrologie et médecine sexuelle. GUA Urologie et Andrologie, Grande Canarie.
Table des matières
- Thérapie par ondes de choc pour la dysfonction érectile : contexte et objectifs
- Pourquoi y a-t-il des difficultés à maintenir une érection ?
- Qu'est-ce qu'une onde de choc de faible intensité ?
- Quels sont les avantages pour le patient ?
- Qui sont les bons candidats pour ce traitement ?
- Dans quels cas n'est-ce pas la meilleure option ?
- Quand les résultats seront-ils perceptibles ?
- Pourquoi un traitement chez GUA Urologie et Andrologie ?
- Conclusion : quand évaluer la thérapie par ondes de choc ?
- Prenez rendez-vous aujourd'hui
Thérapie par ondes de choc pour la dysfonction érectile : contexte et objectifs
La dysfonction érectile est un problème très courant chez les hommes âgés de 45 à 50 ans. Elle peut apparaître de manière ponctuelle ou se prolonger dans le temps, affectant la confiance en soi, la vie sexuelle et les relations interpersonnelles. Bien que les traitements oraux tels que les inhibiteurs de la PDE5 (sildénafil, tadalafil, etc.) soient souvent efficaces, ils n'agissent pas toujours de la même manière chez tous les patients ou peuvent perdre de leur efficacité au fil des ans.
Ces dernières années, les ondes de choc de faible intensité sont devenues une alternative thérapeutique pour améliorer la fonction érectile en agissant directement sur l'une des causes les plus courantes de ce problème : la diminution du flux sanguin dans le pénis. Pour de nombreux hommes, cette technique constitue un moyen non invasif et indolore de retrouver des érections plus fermes et plus naturelles , sans effets secondaires significatifs.
Pour un aperçu plus large des causes et des traitements de la dysfonction érectile, vous pouvez consulter notre article "La dysfonction érectile chez l'homme : quand s'inquiéter et comment la traiter" et notre page spécifique sur la dysfonction érectile.
Pourquoi y a-t-il des difficultés à maintenir une érection ?
L'érection dépend du bon remplissage en sang des corps caverneux du pénis. Avec l'âge, certaines habitudes (tabagisme, sédentarité) ou des maladies telles que l'hypertension artérielle, le diabète ou l'hypercholestérolémie peuvent entraîner un rétrécissement ou un durcissement des vaisseaux sanguins. Il est alors difficile d'obtenir la quantité de sang nécessaire à une érection ferme.
Signes et symptômes courants
- Érections plus faibles.
- Difficulté à les maintenir.
- Besoin de plus de stimulation.
- Mauvaise réponse aux médicaments par voie orale.
Ce type de dysfonction érectile est connu sous le nom de vasculogène et constitue l'un des profils de patients pour lesquels la thérapie par ondes de choc peut être bénéfique. Dans de nombreux cas, la gestion du mode de vie et le contrôle d'autres facteurs de santé (tension artérielle, glucose, cholestérol, poids) font partie du plan de traitement global de la dysfonction érectile.
Si vous souhaitez en savoir plus sur l'évolution de la santé sexuelle des hommes au cours de leur vie et sur les habitudes qui contribuent à protéger les érections, consultez notre article sur la santé sexuelle des hommes.
Qu'est-ce qu'une onde de choc de faible intensité ?
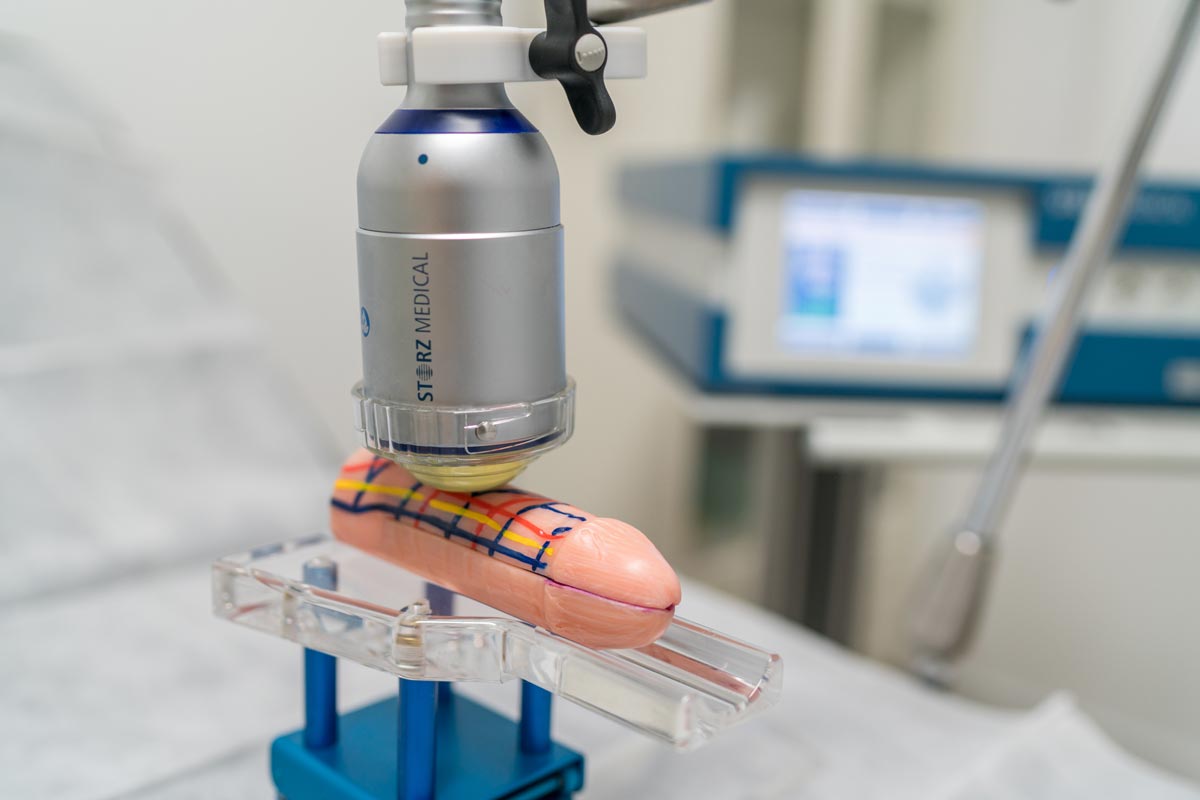
Les ondes de choc sont des micro-impulsions d'énergie mécanique appliquées au pénis et au périnée à l'aide d'un appareil médical spécialisé. Elles ont pour but de stimuler la régénération vasculaire et d'améliorer la circulation dans la région.
Un certain nombre d'études cliniques ont montré que ces ondes peuvent :
- Favoriser la formation de nouveaux vaisseaux sanguins.
- Améliorer l'oxygénation des tissus érectiles.
- Augmente le flux sanguin pendant l'érection.
- Améliorer la réponse aux médicaments oraux lorsqu'ils sont insuffisants.
L'expérience clinique du Dr Alejandro Silva Garretón, qui a publié des résultats sur cette technique, confirme ces conclusions, en particulier chez les patients souffrant de troubles de l'érection légers à modérés.
Pendant le traitement
Les séances se déroulent en ambulatoire et la procédure est simple :
- Aucune anesthésie n'est pratiquée.
- Pas de douleur.
- La séance dure environ 20 à 30 minutes.
- Le patient peut reprendre immédiatement une activité normale.
Quels sont les avantages pour le patient ?
Les résultats les plus courants chez les patients correctement sélectionnés sont les suivants :
- Des érections plus fermes et plus durables.
- L'érection est plus facile à déclencher.
- Meilleure réponse aux médicaments oraux, avec la possibilité de réduire la dose dans certains cas.
- Chez les hommes qui prennent des médicaments qui n'ont plus d'effet, il peut rétablir la réponse.
- Dans certains cas, une plus grande spontanéité sexuelle, avec une moindre dépendance à l'égard des pilules.
Il est important de noter qu'il ne s'agit pas d'un traitement "miracle" et qu'il ne remplace pas toujours les médicaments, mais qu'il peut améliorer la base vasculaire du problème.
Par conséquent, les ondes de choc sont généralement intégrées dans un plan de traitement global, qui peut inclure des médicaments oraux, des changements de mode de vie, une approche psychologique si nécessaire et même d'autres thérapies avancées si la situation l'exige.
Qui sont les bons candidats pour ce traitement ?
Les preuves scientifiques et l'expérience clinique indiquent que les meilleurs résultats sont obtenus dans :
- Hommes souffrant de troubles de l'érection légers à modérés, en particulier d'origine vasculaire.
- Les patients qui estiment que les médicaments les aident, mais pas suffisamment.
- Les hommes à la recherche d'une option non invasive sans effets indésirables significatifs.
- Patients présentant des facteurs de risque cardiovasculaire raisonnablement contrôlés (diabète, hypertension, cholestérol).
Elle peut également être envisagée pour les hommes qui souhaitent réduire l'utilisation de pilules, toujours sous contrôle médical. Dans certains cas, elle se combine très bien avec la sexothérapie et le soutien psychologique, notamment en cas d'anxiété de performance ou d'impact émotionnel associé à la dysfonction érectile ; nous disposons pour cela de notre équipe de psychologues et de thérapeutes pour hommes.
Dans quels cas n'est-ce pas la meilleure option ?
Les ondes de choc ne sont généralement pas efficaces dans les cas suivants
- La dysfonction érectile est grave et les lésions vasculaires sont importantes.
- Il existe des lésions nerveuses importantes (par exemple, après une chirurgie pelvienne importante ou des images complexes du nerf pudendal).
- Le patient souffre d'un hypogonadisme non traité.
- Les difficultés d'érection sont principalement d'origine psychologique.
Dans ces cas, il peut être prioritaire d'évaluer d'autres options : de la correction des altérations hormonales (comme dans le contexte de l'andropause ou des changements hormonaux chez l'homme) aux traitements locaux ou même aux implants péniens, en fonction de chaque cas.
Quand les résultats seront-ils perceptibles ?
De nombreux patients commencent à remarquer des changements entre la troisième et la quatrième séance, bien que la réponse puisse varier. Dans certains cas, l'amélioration est progressive et se consolide des semaines après la fin du cycle.
Changements courants après les ondes de choc
- L'érection est plus facile à obtenir.
- Sensation de rigidité accrue lors de la pénétration.
- Meilleure réponse aux comprimés pour l'érection.
- Plus de sécurité et de confiance dans la relation sexuelle.
Les effets sont généralement maintenus pendant plusieurs mois et, dans certains cas, un cycle de rappel peut être envisagé en fonction des progrès et des objectifs du patient.
Pourquoi un traitement chez GUA Urologie et Andrologie ?
Chez GUA Urologie et Andrologie, nous avons une grande expérience de la prise en charge globale de la dysfonction érectile et de l'utilisation d'ondes de choc de faible intensité dans le cadre de l'approche thérapeutique.
- Évaluation complète de la cause de la dysfonction érectile.
- Expérience des ondes de choc et des traitements avancés.
- Approche multidisciplinaire: urologie, andrologie, psychologie et physiothérapie.
- Un maximum d'intimité et un accompagnement personnalisé.
Si vous souhaitez en savoir plus sur les mythes courants concernant la santé sexuelle des hommes, nous vous recommandons notre article sur les mythes concernant la santé sexuelle des hommes.
Conclusion : quand évaluer la thérapie par ondes de choc ?
La thérapie par ondes de choc de faible intensité est une option thérapeutique sûre et efficace pour de nombreux hommes souffrant de dysfonction érectile d'origine vasculaire. Il ne s'agit pas d'un substitut universel, mais d'une alternative qui peut améliorer la fonction érectile, renforcer la médication ou même réduire le besoin de médication.
La décision de les appliquer doit être prise après une évaluation individualisée, en tenant compte des antécédents médicaux, des causes probables du problème, des facteurs de risque et des attentes du patient.
Si vous ressentez les premiers symptômes de la dysfonction érectile, c'est souvent le moment idéal pour demander conseil : plus tôt on agit, meilleurs sont les résultats.
Si vous envisagez la thérapie par ondes de choc ou souhaitez évaluer d'autres options, GUA Urologie et Andrologie vous propose une évaluation complète et confidentielle à Gran Canaria.
"Prendre soin de votre santé sexuelle, c'est prendre soin de vous. Nous sommes là pour vous aider.