Table des matières
- Perovial® arrive aux Canaries
- Qu'est-ce que la maladie de La Peyronie ?
- Pourquoi la phase aiguë est-elle cruciale ?
- Comment agit Perovial® ?
- Comment se déroule le traitement ?
- Sécurité et à qui s'adresse-t-elle ?
- Comment nous vous accompagnons dans le GUA
- Demandez votre évaluation
Perovial® aux Canaries : une nouvelle option pour traiter la maladie de La Peyronie en phase aiguë
Au cabinet d'urologie et d'andrologie GUA, nous avons intégré Perovial® (IBSA), devenant ainsi la première clinique des Canaries à proposer cette approche intraplaque à base d'acide hyaluronique indiquée pour la phase aiguë (active) de la maladie de La Peyronie.
L'objectif est d'ouvrir la voie à une intervention précoce dans le cas d'une pathologie pouvant causer des douleurs, une courbure du pénis et avoir un impact important sur la vie sexuelle et le bien-être émotionnel.
Qu'est-ce que la maladie de La Peyronie ?
La maladie de La Peyronie (ou induration plastique du pénis) est une pathologie acquise dans laquelle une plaque fibreuse se forme dans la tunique albuginée. Cette plaque réduit l'élasticité des tissus et peut se traduire par :
- Courbure du pénis pendant l'érection
- Douleur, surtout au début
- Déformation ou sensation de « tension »
- Difficulté à pénétrer
- Dans certains cas, dysfonction érectile
La phase aiguë : la « fenêtre » pendant laquelle nous pouvons apporter le plus d'aide
Lors des consultations, nous constatons que le moment où le patient se présente est important. La maladie comporte généralement une phase aiguë (active), caractérisée par une inflammation et des symptômes tels que la douleur, et une phase stable (chronique) où la déformation se consolide.
La phase aiguë est importante car :
- C'est à ce moment-là qu'il peut y avoir des douleurs lors de l'érection et des changements récents.
- C'est une étape au cours de laquelle nous cherchons à limiter la progression et à préserver la fonction.
« La phase aiguë est un moment clé : si nous intervenons rapidement, nous pouvons essayer de freiner la progression, soulager la douleur et préserver la fonction. » Dr María Fernanda Peraza Godoy (GUA)
Qu'est-ce que Perovial® et comment agit-il ?
Perovial® est un dispositif médical à base d'acide hyaluronique hautement purifié à 0,8 %. Il est indiqué pour le traitement de la maladie de La Peyronie en phase aiguë.
Selon la documentation, l'acide hyaluronique peut contribuer à :
- Ramollir la plaque (grâce à sa capacité à retenir l'eau)
- Favoriser le remodelage tissulaire
- Apporter des effets antioxydants et antifibrotiques qui peuvent aider à limiter la progression à ce stade.
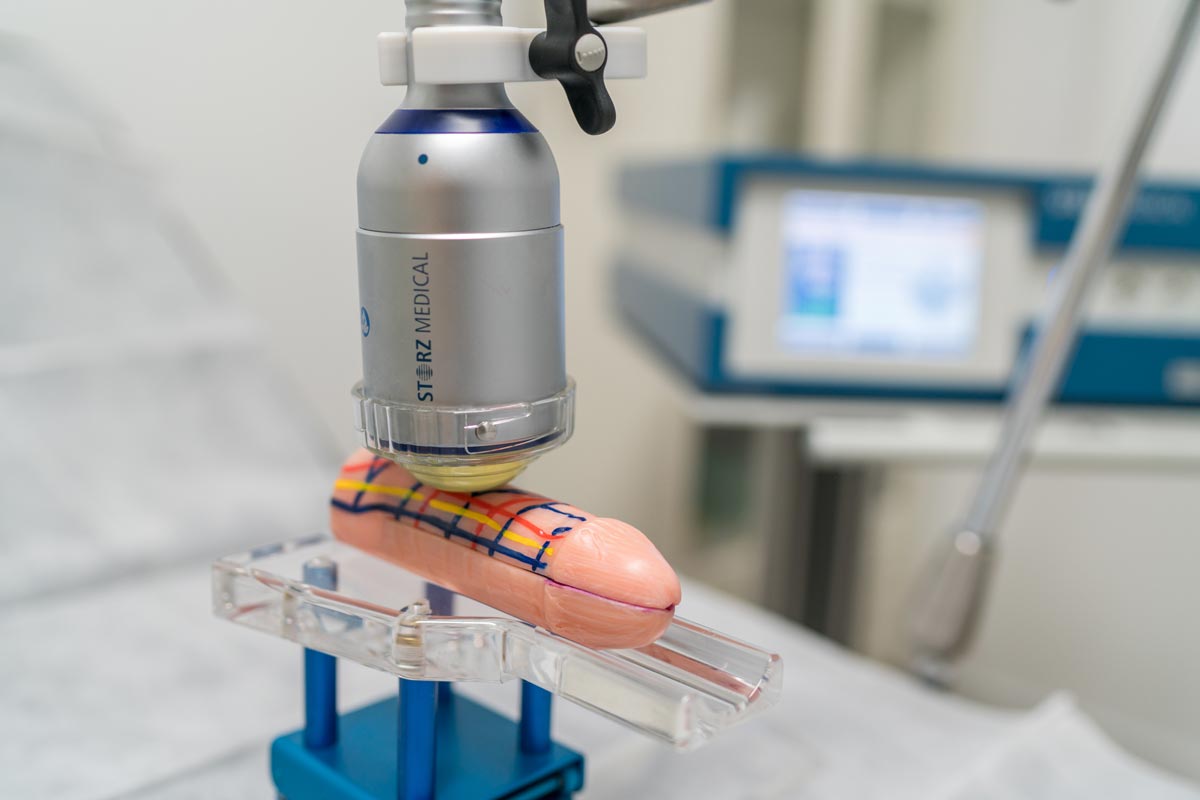
Comment se déroule le traitement avec Perovial® ?
Le traitement est réalisé par des injections intraplaques par du personnel qualifié. Il est généralement prescrit une fois par semaine pendant 10 à 12 semaines, le volume étant ajusté en fonction de la plaque et des critères médicaux.
Après l'infiltration, il est généralement recommandé d'éviter toute activité sexuelle et physique intense pendant 24 à 48 heures.
Sécurité et à qui s'adresse-t-elle ?
Comme pour tout traitement intralésionnel, des effets locaux transitoires peuvent apparaître (par exemple, douleur, rougeur, inflammation ou hématome au point d'injection).
L'évaluation par un expert est essentielle, car Perovial® n'est pas indiqué dans tous les cas (par exemple, plaques calcifiées ou certaines déformations complexes décrites dans la documentation).
Comment nous vous accompagnons à GUA (Las Palmas de Gran Canaria)
Chez GUA Urologie et Andrologie, nous privilégions une approche conservatrice et personnalisée dans la mesure du possible, avec un diagnostic expert, un suivi et le choix du traitement le plus adapté à chaque phase.
L'intégration de Perovial® est une étape supplémentaire pour rapprocher les Canaries des traitements actuels, en évitant les déplacements et en élargissant les options pour une intervention précoce lorsqu'elle est indiquée.
Demandez votre évaluation auprès de GUA
Si vous avez remarqué une douleur lors de l'érection, une courbure récente ou des changements dans la forme du pénis, une évaluation précoce peut faire toute la différence.
- Téléphone : 928 264 695
- Courriel : info@urologiayandrologia.com
- Prenez votre rendez-vous en ligne
Foire aux questions sur Perovial® et la maladie de La Peyronie
Qu'est-ce que Perovial® ?
Perovial® est un dispositif médical composé d'acide hyaluronique à 0,8 % indiqué pour le traitement de la phase aiguë (active) de la maladie de La Peyronie. Il est administré par injection intraplaque réalisée par un urologue expérimenté.
À quel stade de la maladie de La Peyronie est-il indiqué ?
Il est indiqué pour la phase aiguë ou active, lorsque la plaque n'est pas encore calcifiée et qu'il peut y avoir des douleurs lors de l'érection ou des changements récents dans la courbure. Il n'est pas indiqué dans la phase chronique avec des plaques calcifiées.
Comment agit l'acide hyaluronique dans le traitement de la maladie de La Peyronie ?
L'acide hyaluronique a la capacité de retenir l'eau, favorisant ainsi l'hydratation et l'élasticité des tissus. De plus, il présente des propriétés antioxydantes et antifibrotiques qui peuvent contribuer à limiter la progression de la plaque dans sa phase active.
Comment se déroule le traitement avec Perovial® ?
Le protocole habituel consiste en des injections intraplaques hebdomadaires pendant environ 10 à 12 semaines. Le volume est adapté à la taille de la plaque et au critère médical. La procédure est réalisée en consultation, généralement sous anesthésie locale.
L'infiltration est-elle douloureuse ?
Elle est réalisée sous anesthésie locale, ce qui rend la procédure très bien tolérée. Après l'injection, de légers désagréments, une inflammation ou un petit hématome peuvent apparaître, mais ils sont généralement temporaires.
Y a-t-il des effets secondaires ?
Les effets les plus fréquents sont locaux et légers : douleur au point d'injection, rougeur, inflammation ou hématome. Il est essentiel que le traitement soit effectué par un spécialiste qualifié.
Est-ce efficace contre les plaques calcifiées ?
Non. Perovial® n'est pas indiqué dans les plaques calcifiées (phase chronique stable) ni dans certaines déformations complexes, telles que certaines déformations en « sablier ». C'est pourquoi une évaluation préalable par un spécialiste est indispensable.
Peut-on éviter la chirurgie ?
Chez certains patients, un traitement précoce pendant la phase aiguë peut aider à limiter la progression et à préserver la fonction. Cependant, chaque cas doit être évalué individuellement afin de déterminer si une prise en charge conservatrice est suffisante ou si une autre approche pourrait être nécessaire à l'avenir.