Innholdsfortegnelse
- Perovial® ankommer Kanariøyene
- Hva er Peyronies sykdom?
- Hvorfor den akutte fasen er viktig
- Hvordan Perovial® fungerer
- Hvordan er behandlingen?
- Sikkerhet og hvem det er for
- Hvordan vi følger deg på GUA
- Be om din vurdering
Perovial® på Kanariøyene: et nytt alternativ for behandling av Peyronies sykdom i den akutte fasen
Ved GUA Urology and Andrology Clinic har vi innlemmet Perovial® (IBSA) , og blitt den første klinikken på Kanariøyene som tilbyr denne intraplakkmetoden med hyaluronsyre, indisert for den akutte (aktive) fasen av Peyronies sykdom .
Målet er å åpne en vei for tidlig intervensjon i en tilstand som kan forårsake smerte , peniskrumning og en betydelig innvirkning på seksualliv og emosjonelt velvære.
Hva er Peyronies sykdom?
Peyronies sykdom (eller penisindurasjon) er en ervervet tilstand der det dannes et fibrøst plakk i tunica albuginea . Dette plakket reduserer vevets elastisitet og kan føre til:
- Peniskrumning under ereksjon
- Smerter , spesielt i begynnelsen
- Deformitet eller følelse av «tetthet»
- Vanskeligheter med penetrering
- I noen tilfeller erektil dysfunksjon
Akuttfasen: «vinduet» der vi kan hjelpe mest
I våre konsultasjoner ser vi at tidspunktet for å søke hjelp har betydning. Sykdommen har vanligvis en akutt (aktiv) fase, der det er betennelse og symptomer som smerte, og en stabil (kronisk) fase der deformiteten blir permanent.
Den akutte fasen er viktig fordi:
- Dette er når det kan være smerter under ereksjon og nylige endringer.
- Det er et stadium der vi søker å begrense progresjon og bevare funksjon.
«Den akutte fasen er et viktig øyeblikk: hvis vi griper inn tidlig, kan vi prøve å bremse progresjonen, lindre smerte og bevare funksjon.» Dr. María Fernanda Peraza Godoy (GUA)
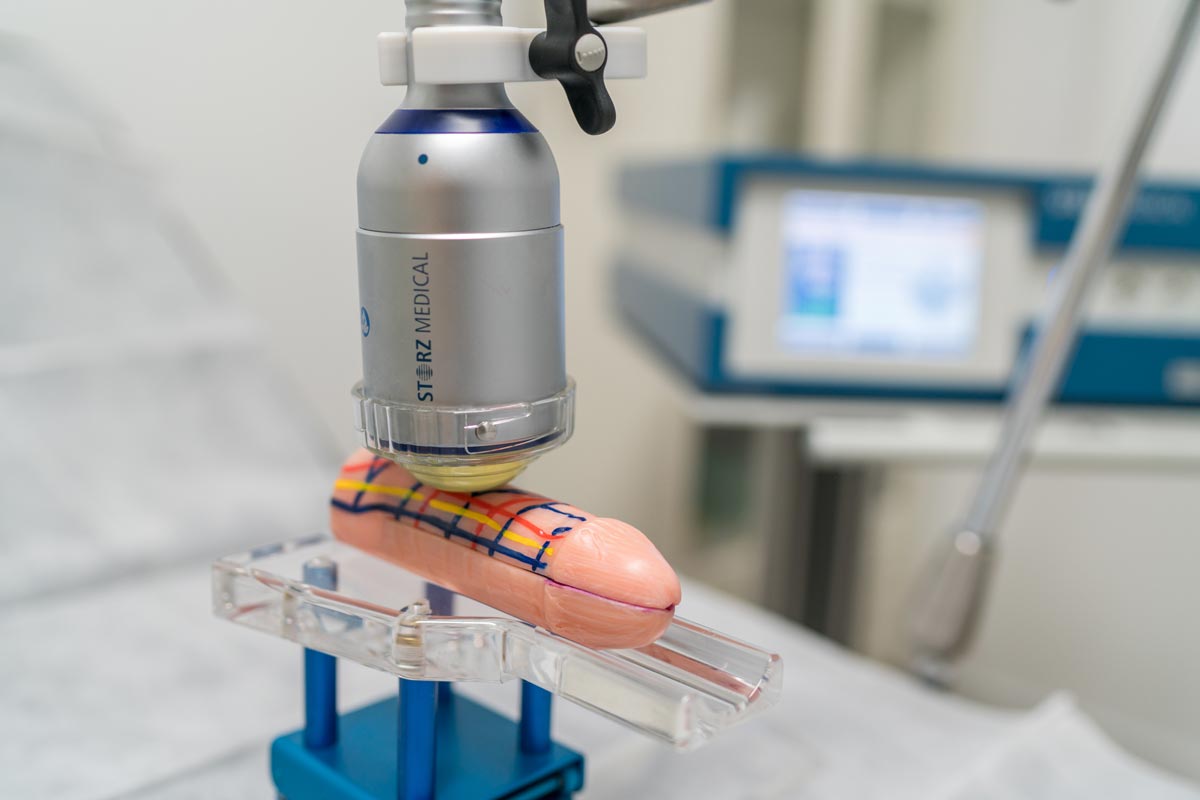
Hva er Perovial® og hvordan fungerer det?
Perovial® er et medisinsk utstyr som inneholder høyrenset 0,8 % hyaluronsyre . Det er indisert for behandling av akutt Peyronies sykdom .
I følge dokumentasjonen kan hyaluronsyre bidra til:
- Mykgjør plakk (på grunn av dens evne til å holde på vann)
- Fremme vevsremodellering
- Å gi antioksidant- og antifibrotiske effekter som kan bidra til å begrense progresjon på dette stadiet
Hvordan er behandlingen med Perovial®?
Behandlingen utføres via intraplakkinjeksjoner av kvalifisert personell. Den administreres vanligvis ukentlig i 10–12 uker , og volumet justeres i henhold til plakk og legens vurdering.
Etter infiltrasjonen anbefales det vanligvis å unngå seksuell aktivitet og intens fysisk aktivitet i 24–48 timer.
Sikkerhet og hvem det er for
Som med all intralesjonal behandling kan forbigående lokale effekter forekomme (f.eks. smerte , rødhet , hevelse eller blåmerker på injeksjonsstedet).
Ekspertvurdering er viktig fordi Perovial® ikke er indisert i alle tilfeller (for eksempel forkalkede plakk eller noen komplekse deformiteter beskrevet i dokumentasjonen).
Hvordan vi følger deg i GUA (Las Palmas de Gran Canaria)
Hos GUA Urology and Andrology er vi forpliktet til en konservativ og personlig tilnærming når det er mulig, med ekspertdiagnose, oppfølging og valg av den mest passende behandlingen for hver fase.
Tillegget av Perovial® er et ytterligere skritt mot å bringe nåværende behandlinger til Kanariøyene , unngå reiser og utvide alternativene for tidlig intervensjon når det er indisert.
Be om vurdering i GUA
Hvis du har lagt merke til smerter under ereksjon , nylig krumning eller endringer i penisformen, kan tidlig evaluering utgjøre hele forskjellen.
- Telefon: 928 264 695
- E-post: info@urologiayandrologia.com
- Bestill time på nett
Ofte stilte spørsmål om Perovial® og Peyronies sykdom
Hva er Perovial®?
Perovial® er et medisinsk utstyr bestående av 0,8 % hyaluronsyre, indisert for behandling av den akutte (aktive) fasen av Peyronies sykdom. Det administreres via plakkinjeksjon av en erfaren urolog.
For hvilket stadium av Peyronies sykdom er det indisert?
Det er indisert for den akutte eller aktive fasen , når plakket ennå ikke er forkalket og det kan være smerter under ereksjon eller nylige endringer i krumningen. Det er ikke indisert for den kroniske fasen med forkalkede plakk.
Hvordan virker hyaluronsyre ved Peyronies sykdom?
Hyaluronsyre har evnen til å holde på vann, noe som fremmer vevets hydrering og elastisitet. Videre har den antioksidant- og antifibrotiske egenskaper som kan bidra til å begrense plakkprogresjon i den aktive fasen.
Hvordan er behandlingen med Perovial®?
Standardprotokollen innebærer ukentlige plakkinjeksjoner i omtrent 10–12 uker. Volumet justeres i henhold til plakkstørrelsen og legens vurdering. Prosedyren utføres på kontoret, vanligvis under lokalbedøvelse.
Gjør injeksjonen vondt?
Det utføres under lokalbedøvelse, så prosedyren tolereres godt. Mild ubehag, hevelse eller et lite blåmerke kan oppstå etter injeksjonen, men disse er vanligvis forbigående.
Har det bivirkninger?
De vanligste bivirkningene er lokale og milde: smerter på injeksjonsstedet, rødhet, hevelse eller blåmerker. Det er viktig at behandlingen utføres av en kvalifisert spesialist.
Er det effektivt mot forkalkede plakk?
Nei. Perovial® er ikke indisert for forkalkede plakk (stabil kronisk fase) eller for visse komplekse deformiteter, som for eksempel timeglassdeformiteter. Derfor er en forhåndsvurdering av en spesialist viktig.
Kan kirurgi unngås?
Hos noen pasienter kan tidlig behandling i den akutte fasen bidra til å begrense progresjon og bevare funksjon. Imidlertid bør hvert tilfelle vurderes individuelt for å avgjøre om konservativ behandling er tilstrekkelig, eller om en annen tilnærming kan være nødvendig i fremtiden.